Les symptômes de la cataracte sont une perte visuelle lente et progressive, qui a lieu habituellement pendant des mois ou années et affecte un ou les deux yeux. Le personne atteinte de cataracte peut souffrir des étincellements, concrètement avec les lumières frontales la nuit et une diminution de la perception des couleurs. Les symptômes spécifiques de chaque patient dépendent de l’endroit où se trouve la cataracte et de la densité de l’opacité.
Le signe le plus caractéristique est l’opacification du cristallin, qui normalement devrait être transparents (se reporter au types de cataractes expliquées ci-après).
Dans l’examen du fond de l’œil, la rétine se voit habituellement floue et lors de la rétinoscopie le reflet du fond est tempéré en état de dilatation. Le patient peut présenter un changement réfractif qui va consister en une miopisation. La cataracte en elle-même ne provoque aucun défaut pupillaire afférent.
Cataracte nucléaire: coloration jaunâtre ou brune de la portion centrale du cristallin dans la biomicroscopie. Généralement, la détérioration visuelle est plus prononcée dans la vision de loin que dans la vision de près.
Cataracte sous-capsulaire postérieure: l’opacification se trouve près de la surface postérieure du cristallin et souvent forment une plaque. Elles s’apprécient mieux à travers la retro lumination contre le reflet rouge du fond. Les étincellements et la difficulté pour la lecture sont fréquents. Ce type de cataracte peut être accompagné d’inflammation oculaire, utilisation prolongée de stéroïdes, diabètes, traumatisme ou radiation. Elle est plus fréquente chez les jeunes.
Cataracte corticale: Opacités rayonnées dans la périphérie du cristallin qui s’étendent pour couvrir les portions antérieures et postérieures. Souvent ce type de cataracte est asymptomatique jusqu’à ce que les changements apparaissent dans le centre.
Il convient de rechercher les causes et déterminer si la cataracte est la cause de la perte visuelle et si l’extraction chirurgicale pourrait améliorer la vision.
Il faut connaitre les antécédents (médicaments, maladies systémiques, traumatismes, maladies oculaires…) et s’assurer qu’il n’y avait pas une mauvaise vision avant la formation de la cataracte.
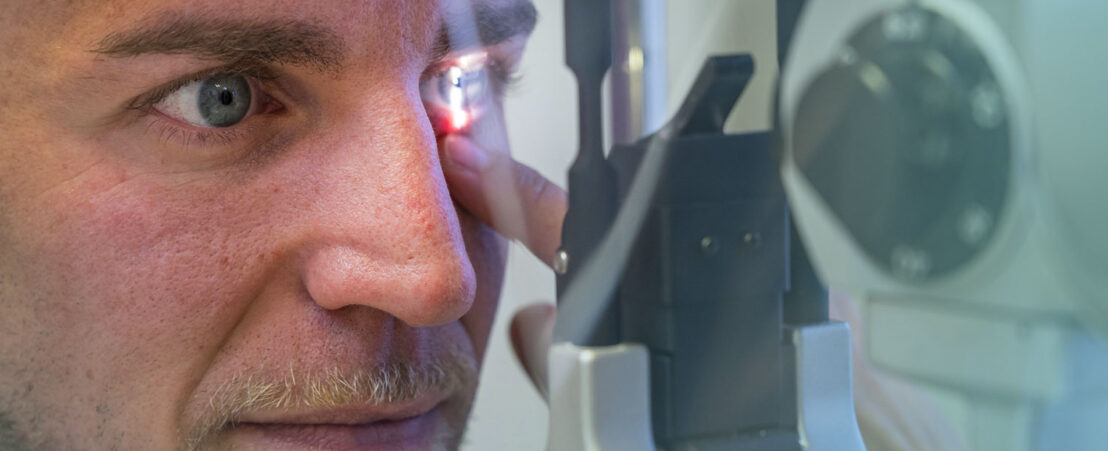
Il faut réaliser une étude oculaire complète qui va inclure:
Lorsque le fond de l’œil ne soit pas visible à cause d’une cataracte dense et pour écarter une pathologie du segment antérieur il faudra réaliser une écographie mode B.
Si la visualisation de la macule est difficile ou si le patient présente des changements dégénératifs maculaire et pour estimer si l’acuité visuelle va s’améliorer après l’intervention il faudra réaliser une OCT (Tomographie de Cohérence Optique).
Procéder à une biométrie ultrasonique ou par interférométrie. Lorsqu’on organise une chirurgie, les lectures queratométrique et la mesure de l’axe axial à travers des ultrasons mode A ou laser sont nécessaires afin de calculer la puissance de la lentille intraoculaire.
Il faudra aussi réaliser une évaluation de l’endothélium cornéen, souvent à travers une lampe à fente et parfois à travers un comptage des cellules endothéliales.
La chirurgie de cataractes peut se réaliser par différentes causes:
On peut corriger quelques erreurs réfractives si el patient n’a pas besoin de chirurgie.
Sauf s’il existe une complication secondaire à la cataracte (par exemple, glaucome) la cataracte en elle-même n’exige pas de traitement urgent. Les patients qui n’ont pas besoin de chirurgie doivent assister à une révision annuelle ou même dans des périodes plus brèves s’il existe une diminution symptomatique de la vision.
Il y a des ophtalmologues favorables à réalisation d’une chirurgie bilatérale simultanée afin de réduire les frais et les visites médicales. D’autres, au contraire, préfèrent réaliser en premier un œil pour voir comment celui-ci réagit et adapter ainsi la deuxième chirurgie.
Actuellement, dans la chirurgie de cataracte, le pourcentage des complications graves comme l’endophtalmie est très bas. Cependant, si celle-ci se produise dans les deux yeux après une chirurgie bilatérale elle pourrait avoir des conséquences très graves et permanentes. D’autres complications de la chirurgie de cataracte, comme le TASS (Syndrome du Segment Antérieur) ou l’Œdème Maculaire Kystique, peuvent produire perte de vision temporelle qui se récupère normalement avec traitement médical mais peuvent empêcher le patient de suivre une vie normale surtout si ils se présentent de manière bilatérale.
D’autres raisons pour retarder la seconde chirurgie serait profiter de l’opportunité d’observer le résultat, surtout réfractif, de la chirurgie du premier œil et modifier légèrement la stratégie à utiliser dans le deuxième œil. De cette manière là, on peut atteindre des meilleurs résultats que si on réaliser la chirurgie sur les deux yeux en même temps.
La prudence donc, conseille attendre quelques chorus (entre une et deux semaines) entre la chirurgie d’un œil et de l’autre. C’est pour cela que dans notre centre nous le réalisons ainsi.

Écrivez-nous ou prenez rendez-vous pour une consultation avec notre équipe médical.