
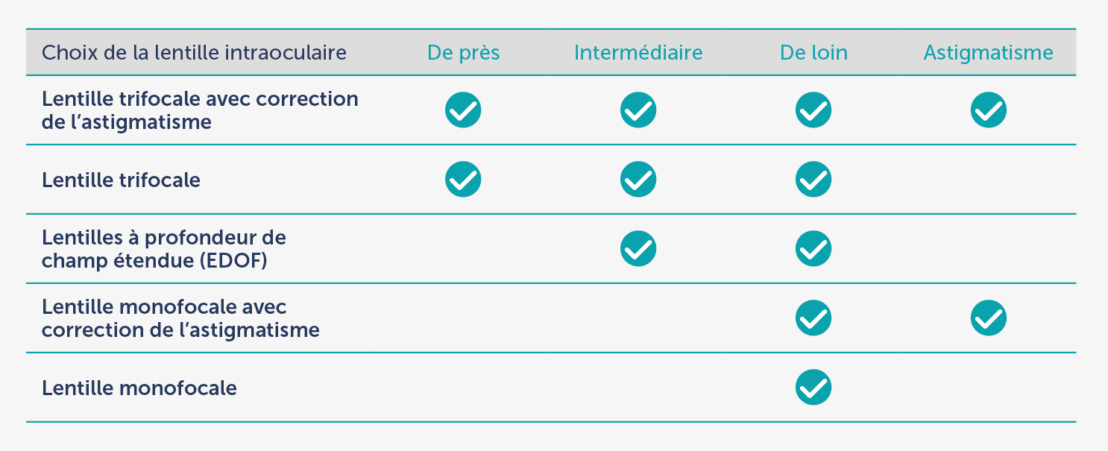
Les lentilles trifocales sont les lentilles de choix pour les patients qui décident de ne plus porter de lunettes après l’opération, grâce aux excellents résultats visuels qu’elles offrent à toutes les distances. À l’ICR, nous utilisons la dernière génération de lentilles trifocales, qui ont un foyer pour la vision de loin, intermédiaire et de près et, dans leur version torique, permettent également de corriger l’astigmatisme. L’objectif est de maintenir la correction résiduelle de l’oeil aussi basse que possible après l’opération et de permettre au patient de bénéficier de l’indépendance souhaitée en ce qui concerne les lunettes.
Dans les cas où, en raison des caractéristiques de l’œil, les lentilles trifocales ne sont pas la meilleure option pour l’implantation, il existe des alternatives telles que les lentilles à profondeur de champ étendue (ou EDOF) qui permettent à ces patients d’obtenir non seulement une bonne acuité visuelle à distance mais aussi une très bonne vision fonctionnelle à distance intermédiaire. À l’ICR, nous sommes des pionniers dans l’utilisation de ce type de lentilles intraoculaires et nous les avons implantées en obtenant de très bons résultats.
Nos ophtalmologues spécialisés dans la cataracte conseilleront chaque patient sur la meilleure option en fonction de ses besoins, de son mode de vie et de ses antécédents ophtalmologiques.
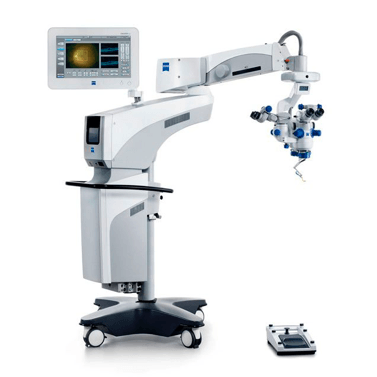
À l’ICR, nous disposons des microscopes chirurgicaux les plus avancés, qui nous permettent d’implanter des lentilles intraoculaires monofocales et d’une qualité premium (trifocales et toriques) avec une précision maximale.
L’ICR a été l’un des premiers centres en Espagne à disposer du système Cataract Suite Markerless, le système de microscopie le plus avancé dans la chirurgie de la cataracte. Ce dispositif innovant permet de combiner automatiquement les informations collectées par les différentes équipes qui interviennent dans l’opération. Cette technologie est actuellement la plus sûre, la plus précise et la plus confortable.
Avec ce système, les risques se réduisent car les chirurgiens peuvent concentrer toute leur attention sur la procédure, car la transmission et le marquage des données sont automatisés. Le système signale l’endroit exact où la lentille doit être insérée de manière assistée et automatisée, ce qui explique le progrès énorme réalisé avec cette technique. Le progrès de cette technique a été énorme et elle est aujourd’hui considérée comme la nouvelle génération de la chirurgie de la cataracte.
Le phacoémulsificateur Centurion (ALCON) améliore la sécurité et l’efficacité de la chirurgie de la cataracte en augmentant automatiquement la stabilité de la chambre antérieure de l’œil. Grâce à un nouveau système de gestion active des fluides, le chirurgien peut mieux contrôler la pression intraoculaire pendant toute l’intervention et peut ainsi développer des techniques de micro-incision de moins de 2 mm de manière efficace et sûre, tant dans les techniques coaxiales que biaxiales.
C’est un phacoémulsificateur très fiable qui offre un niveau extraordinaire de rendement, d’efficacité et de résultats. Il met à la disposition des chirurgiens une technologie de pointe pour la bonne exécution des opérations de la cataracte.
À l’ICR, nous avons également l’IOLMaster 700, le premier appareil de biométrie optique de la cataracte, qui nous permet d’obtenir des résultats de réfraction optimaux en fournissant la plus grande précision dans le calcul de la puissance de la lentille que nous allons implanter dans l’œil. Il s’agit d’une biométrie basée sur des images OCT qui permet la vérification visuelle des mesures et la détection de géométries inhabituelles dans l’œil, telles qu’un cristallin incliné ou excentré.

La lentille intraoculaire utilisée pour remplacer le cristallin opacifié permet de corriger les problèmes de réfraction du patient tels que la myopie, l’hypermétropie, l’astigmatisme ou la presbytie. De cette façon, et selon le type de lentille intraoculaire choisi, le patient peut réduire ou même éliminer sa dépendance aux lunettes.
La plupart des cataractes liées à l’âge se développent progressivement, de sorte que le patient peut donc ne pas présenter de symptômes évidents au début. À mesure que la cataracte progresse, elle peut provoquer des symptômes plus perceptibles, tels qu’une vision floue ou double, une vision faible ou jaunâtre des couleurs brillantes, des difficultés à voir pendant la nuit ou une sensibilité à la lumière.
Afin d’établir le diagnostic d’une cataracte, il est nécessaire de consulter un spécialiste, qui vous demandera vos antécédents (médicaments, maladies systémiques, traumatismes, maladies oculaires…) et effectuera une étude complète de l’œil, qui comprendra des tests tels qu’un test de la pupille et de la réfraction, une biomicroscopie, une tonométrie et une étude du fond de l’œil, entre autres.
L’opération de la cataracte dure généralement environ 20 minutes. Il s’agit d’une chirurgie ambulatoire (sans hospitalisation), pour laquelle un anesthésique topique (gouttes) est utilisé.
La période post-opératoire de l’opération de la cataracte est généralement indolore et cause peu d’inconfort, qui disparaît après quelques jours. Parmi les désagréments que vous pouvez ressentir, on peut citer la sécheresse oculaire, la sensation de grains de sable dans les yeux, l’éblouissement, etc.
Après l’opération, vous pouvez retrouver votre vie normale en prenant quelques précautions pendant la première semaine : éviter les efforts physiques ou les mouvements brusques, ne pas se frotter les yeux, essayer de dormir sur le dos ou sur le côté de l’œil qui n’a pas été opéré, utiliser des lunettes de soleil pour sortir et veiller au respect des mesures d’hygiène, ainsi que suivre le traitement et les contrôles indiqués par l’ophtalmologue.
Beaucoup de gens pensent que la cataracte ne touche que les personnes âgées. Cependant, il existe aussi des cas de cataracte infantile. Ces cataractes peuvent être congénitales (présentes à la naissance) ou acquises (qui apparaissent plus tard).
Vu que la vision des enfants se développe jusqu’à l’âge de 8 ou 10 ans, les cataractes infantiles non traitées peuvent entraîner des problèmes de vision à long terme. Pour cette raison, un dépistage et un traitement précoces peuvent prévenir une perte de vision permanente.
Le traitement des cataractes infantiles peut varier en fonction du type et de la gravité de la cataracte. Dans certains cas, ils doivent être opérés pour retirer la cataracte. Dans d’autres, la chirurgie n’est que la première étape d’une réhabilitation complète de l’œil et le traitement doit se poursuivre dans le but de réparer les connexions entre le cerveau et l’œil, afin que l’œil apprenne à se focaliser correctement.
La majorité des cas de cataracte apparaissent après l’âge de 50 ou 60 ans lorsque, en raison de l’âge, le tissu qui forme le cristallin de l’œil perd sa souplesse, sa transparence et son épaisseur. Cependant, au-delà de l’âge, il existe d’autres pathologies oculaires, des opérations antérieures ou des maladies telles que le diabète qui peuvent également entraîner la formation de la cataracte.
Contrairement à ce que nous croyions avant, il est maintenant recommandé de procéder à l’opération dès que la cataracte commence à affecter la vision du patient. Cela permet d’éviter les longues attentes, la perte de la qualité de vie du patient et les interventions et visites post-opératoires compliquées.
Les patients qui souffrent de la cataracte à un stade encore précoce et qui n’ont pas besoin d’être opérés doivent passer un contrôle annuel ou même des contrôles plus réguliers s’il y a une diminution symptomatique de la vision. En définitive, la seule façon d’enlever la cataracte et de retrouver la vue perdue est la chirurgie.
La cataracte secondaire est une opacification de la capsule postérieure du cristallin qui peut apparaître après quelques mois ou années après avoir subi une opération d’extraction de la cataracte. Jusqu’à 20 % des patients qui ont subi une extraction de cataracte peuvent en souffrir.
Il n’est pas possible de savoir si un patient développera une cataracte secondaire après une extraction de cataracte, mais elle est principalement développée par des patients plus jeunes qui ont subi une intervention de la cataracte.
Le traitement généralement recommandé après l’apparition d’une cataracte secondaire consiste à effectuer une capsulotomie, qui consiste à pratiquer une incision dans la capsule postérieure à l’aide du Laser YAG.
Oui, en fait, nous le faisons régulièrement. Dans ces cas, il est simplement important de savoir que le patient a subi une chirurgie réfractive afin que l’ophtalmologue puisse demander les tests pertinents qui lui permettront d’évaluer la forme de la cornée. Ensuite, à l’aide d’une série de formules spécifiques, on déterminera la puissance de la lentille à placer à l’intérieur de l’œil pendant l’opération de la cataracte. La chirurgie réfractive ne représente pas un problème ou une difficulté supplémentaire lors de l’opération de la cataracte.
Dans de nombreux cas, la DMLA et la chirurgie de la cataracte sont probablement compatibles, mais certains facteurs doivent être pris en compte et évalués par le spécialiste, comme la pathologie qui cause la plus grande partie de la perte de vision du patient ou s’il existe d’autres possibilités avant l’opération, comme un changement sur la prescription de lunettes ou l’utilisation de lunettes à fort grossissement
Dans le cas de la DMLA sèche, il n’existe actuellement aucune preuve que la chirurgie de la cataracte aggrave la maladie. Dans le cas de la DMLA humide, qui est beaucoup moins fréquente, des études ont été menées, mais elles n’ont jamais été concluantes.
Pour les personnes qui présentent un risque élevé de DMLA mais qui ne manifestent pas encore cette pathologie, il n’existe actuellement aucune preuve que l’opération de la cataracte augmente le risque de développer une DMLA.
Le Département de la Cataracte de l’ICR est constitué d’une équipe de professionnels ayant une grande expérience et un prestige reconnu, se consacrant exclusivement à l’étude et au traitement chirurgical des problèmes de la cataracte, ayant une grande expérience dans la spécialité et liés à diverses sociétés scientifiques. Tous participent régulièrement à des congrès et à des réunions médicales, tant au niveau national qu’international, ainsi qu’à des projets de recherche et de développement.
Expérience, technologie et qualité médicale et humaine.

Écrivez-nous ou prenez rendez-vous pour une consultation avec notre équipe médical.
Comment se déroule l’opération ?
À l’ICR, nous sommes conscients de la perte de qualité de vie dont souffrent les patients atteints de cataracte, ainsi que de l’incapacité qu’ils peuvent avoir en dépendant de lunettes pour leurs activités quotidiennes. Pour cette raison, nous travaillons avec enthousiasme, implication et engagement afin que nos patients récupèrent non seulement leur vision, mais aussi qu’ils le fassent en dépendant le moins possible des lunettes.
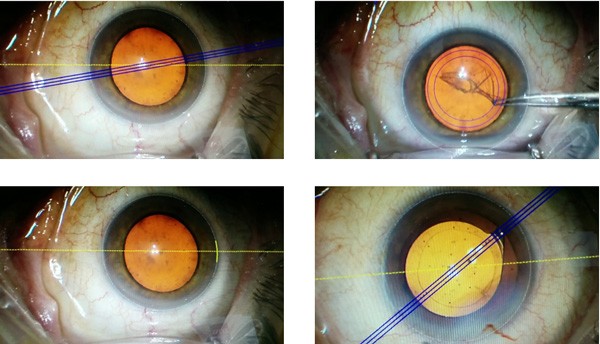
La chirurgie de la cataracte est l’une des opérations les plus courantes en ICR. Nous la réalisons à travers une procédure appelée phacoémulsification, qui utilise l’énergie ultrasonique pour extraire le cristallin opacifié (cataracte) et le remplacer par une lentille intraoculaire. Grâce à la technologie actuelle, nous pouvons désormais personnaliser cette lentille intraoculaire pour corriger les défauts de réfraction de l’œil au cours de la même opération : myopie, hypermétropie, presbytie (fatigue oculaire) et astigmatisme.
Il s’agit d’une chirurgie ambulatoire (sans hospitalisation), qui nécessite une micro-incision ne dépassant pas 2 mm et pour laquelle nous utilisons une anesthésie topique (gouttes) ainsi qu’une légère sédation. Après l’opération, le patient peut rentrer chez lui par ses propres moyens.