
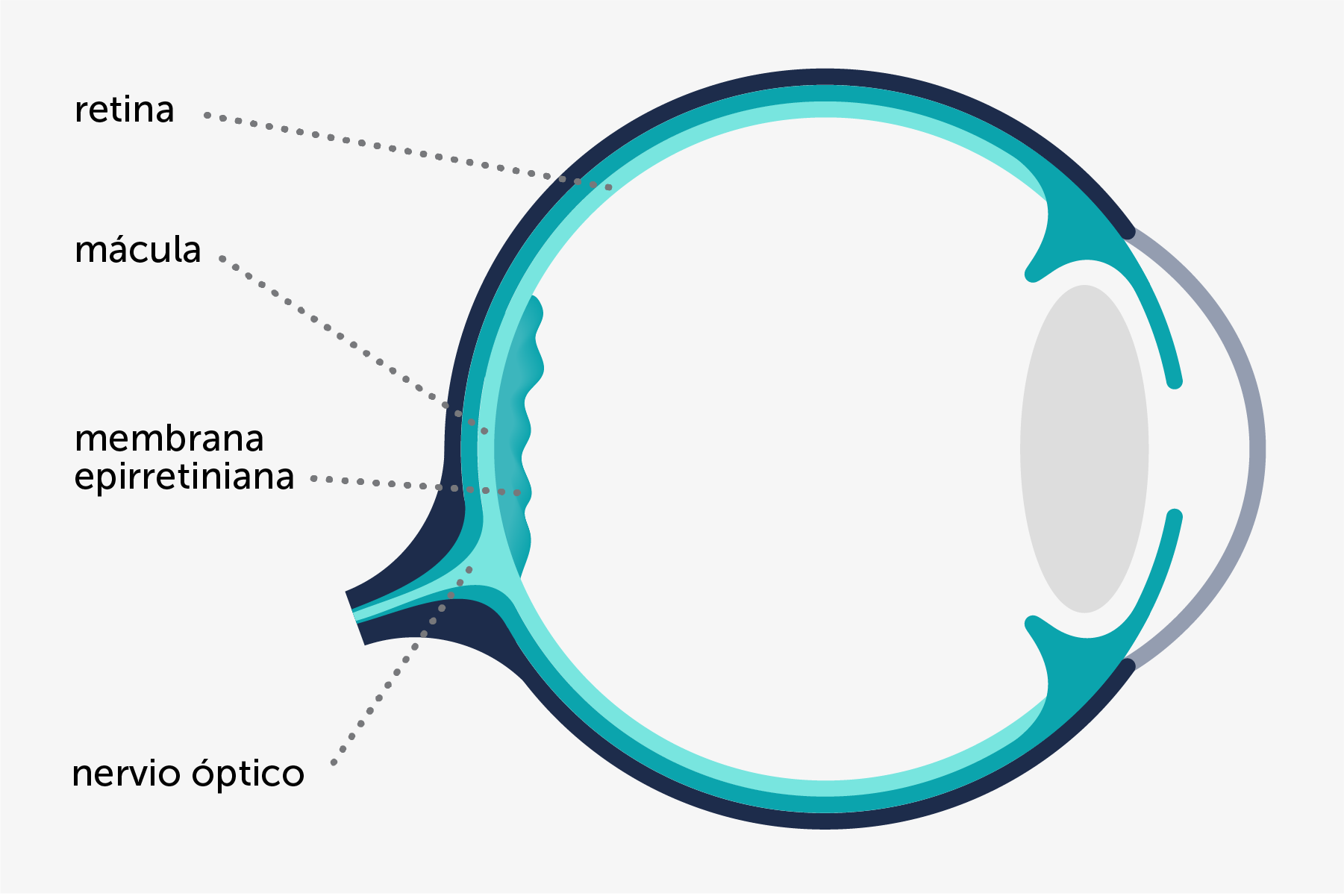
La membrana epirretiniana macular provoca una pérdida visual lenta y progresiva, que se extiende habitualmente durante meses o años y afecta a uno o ambos ojos. Generalmente se acompaña de distorsión en la imagen, con ondulación de las líneas rectas. Además, los números o letras pueden saltar de línea y puede haber disminución en la percepción de los colores.
Uno de los signos característicos es la aparición de una membrana semitransparente que tapiza la superficie posterior de la retina, conocida como mácula, que es la zona responsable de la visión de detalle utilizada para la lectura. Esta membrana oscurece y arruga la retina en mayor o menor grado dependiendo de su grosor y de su capacidad de contraerse.
En algunos casos, se detectan unos quistes retinianos como resultado de la fuga de líquido proveniente de los vasos sanguíneos sometidos a la tracción que ejerce la membrana. Esta alteración se conoce como edema macular quístico y conlleva una mayor pérdida visual.
IDIOPÁTICAS :
SECUNDARIAS :
Es necesario investigar si existe alguna causa de las mencionadas anteriormente que haya sido responsable de la membrana epirretiniana macular. En caso afirmativo, habrá que abordar primero la enfermedad de base.
En las membranas epirretinianas idiopáticas y, una vez resuelta la causa, en las membranas epirretinianas secundarias, es necesario valorar si la extracción de la misma puede mejorar la agudeza visual del paciente y disminuir la distorsión en la visión.
Antes de extraer la membrana epirretiniana, hay que valorar el grado de catarata del paciente. En pacientes que presentan catarata, se recomienda una cirugía combinada con extracción de la catarata y de la membrana epirretiniana en un mismo procedimiento, con el objetivo de evitar una segunda intervención más adelante.
Antecedentes personales: fármacos, enfermedades sistémicas, traumatismos, y enfermedades oculares.
El estudio ocular completo debe incluir:
La extracción de la membrana epirretiniana macular se realiza para:
La extracción de la catarata se realiza para:
La extracción de la catarata permite corregir cualquier error refractivo que presente el paciente.
Los pacientes que no precisan cirugía deben someterse a una revisión cada 6 meses y realizarán autocontroles en casa con la cuadrícula de Amsler para determinar si hay cambios en la distorsión.
Los pacientes deben acudir a la visita antes de la fecha programada si existe disminución sintomática de la visión o incremento en la distorsión.
En cada control se valorará si el paciente ha perdido visión o si ha aumentado la distorsión en la imagen, y se realizará una OCT macular para valorar si ha habido progresión de la membrana epirretiniana macular.

Escríbenos o pide hora para una consulta con nuestro equipo médico.