
El trasplante de córnea o queratoplastia consiste en la sustitución de un tejido corneal dañado u opacificado por el de un donante. Su objetivo es recuperar la transparencia y regularidad de la córnea, necesarias para una buena visión.
Se recomienda el trasplante cuando el daño corneal es irreparable e impide que la la luz entre correctamente en el ojo, por lo que el paciente ve borroso, con resplandores o con formas indefinidas como si viera a través de un cristal empañado.
Actualmente, la queratoplastia está muy evolucionada y podemos sustituir sólo la parte de la córnea que está dañada, opacificada o con cicatrices, por lo que tenemos distintas modalidades de trasplante:
Hoy en día, la mayoría de las ocasiones, el daño corneal viene dado por:
No obstante, el trasplante puede ser producido también por diferentes patologías oculares, como son:
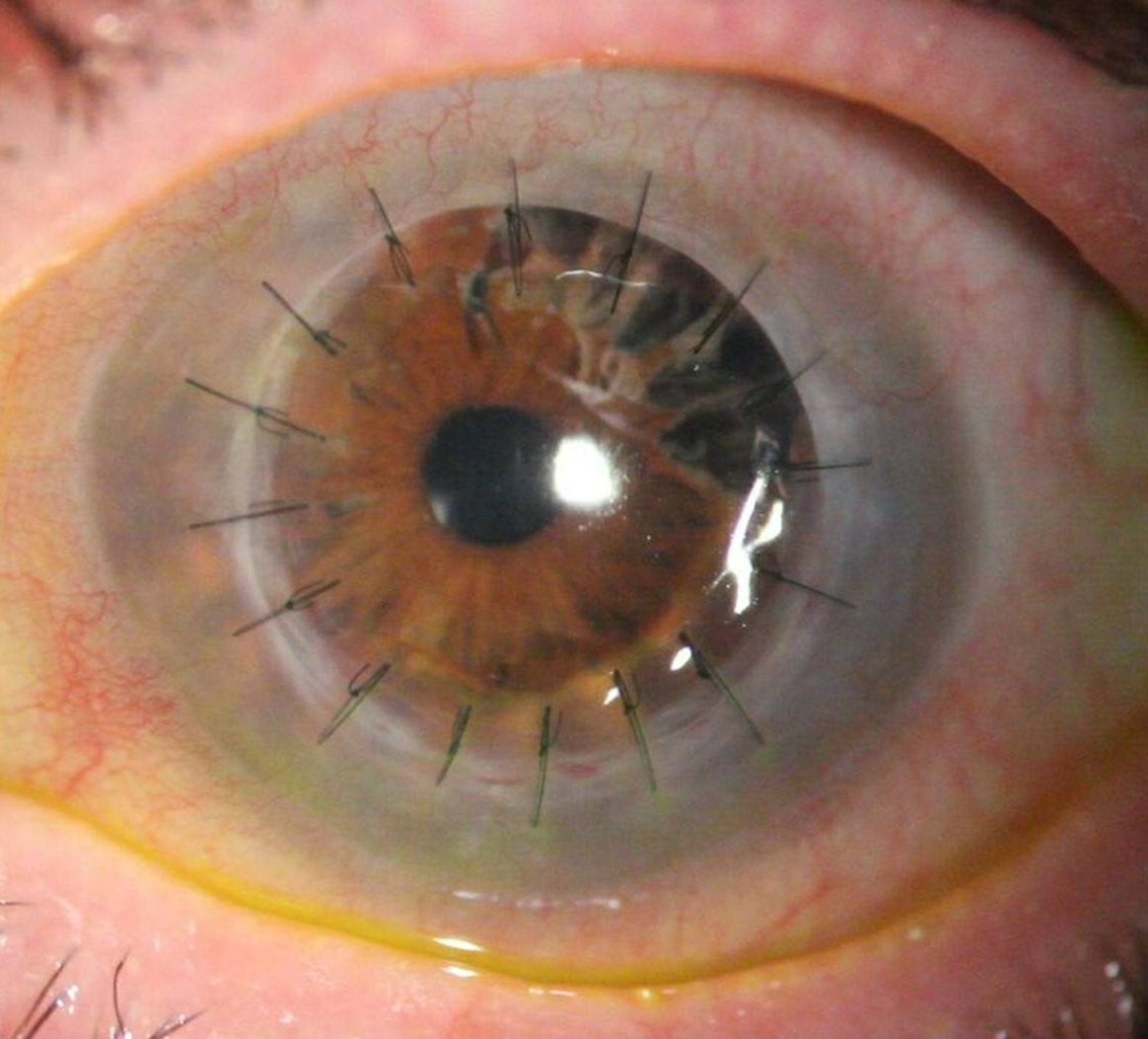
En general, la cirugía se realiza con anestesia local y sin ingreso. Se retira la parte central entre 7 y 9mm de diámetro de la córnea opacificada y se reemplaza con la córnea de donante, si es penetrante se sutura con puntos la parte de córnea sana y transparente de un donante, que es de la misma medida que la extraída, y si es lamelar posterior se adhiere solo con un gas especial y un posicionamiento determinado durante 24 horas, sin necesidad de suturas.
Actualmente, el láser de femtosegundo es una de las tecnologías que se puede utilizar en los trasplantes de córnea, tanto parcial como total. De todas formas no se utiliza de rutina ya que las técnicas actuales ya son muy segura y precisas.
Existen diferentes tipos de trasplante según la parte de la córnea que se deba reemplazar. En algunos casos se extrae la parte externa, intermedia o interna. En otras ocasiones se debe sustituir toda la córnea:
Durante el trasplante de córnea se puede realizar a la vez una cirugía de cataratas, un recambio de lente intraocular, una vitrectomía, o una reconstrucción ocular del ojo después de un traumatismo perforante que haya desestructurado el ojo.
Antes de realizar un trasplante de córnea, el equipo de oftalmología sigue unos protocolos determinados para obtener los mejores resultados:
Es muy importante pues, y queremos insistir desde nuestro Departamento de Córnea, que haya donantes de ojos para poder realizar este tipo de cirugías a los pacientes que lo requieran, de forma que puedan recuperar su visión. Queremos animar a todo el mundo, ya que cualquier persona puede ser donante. No importa la edad, ni si tiene dioptrías, e incluso un ojo ciego puede ser donante si tiene la córnea normal. Actualmente, se realizan en Catalunya unas 1.000 queratoplastias al año, por lo que la necesidad de donaciones es elevada.
La mejora de la visión después de un trasplante de córnea puede notarse al cabo de semanas o meses, según el tipo de trasplante. En la queratoplastia penetrante o lamelar anterior no es hasta el momento de retirar las suturas que se puede evaluar el resultado final. En las queratoplastias endoteliales la recuperación ya es evidente al mes de la intervención.
Al inicio puede incluso que se vea peor que antes, dado que el ojo se está adaptando a la nueva córnea.
A parte de los riesgos inherentes a cualquier cirugía como los edemas, las infecciones y las inflamaciones, en el caso de un trasplante de córnea tenemos el peligro de que el cuerpo rechace el tejido del donante. Por ello, es importante un control estricto por parte de nuestro departamento y una muy buena colaboración del paciente para detectar cualquier problema de la forma más precoz posible. Este riesgo es muy bajo en el trasplante de córnea, ya que es un tejido avascular y el hecho de no circular sangre en él minimiza el riesgo de rechazo.
A parte del rechazo un riesgo, más elevado en las queratoplastias endoteliales, es el desgaste del tejido implantado sin aparecer ningún rechazo.
Los posibles tratamientos que el especialista en trasplante de córnea puede prescribir son los siguientes:
Una vez que se haya curado la capa externa de la córnea, el equipo de oftalmología valorará si es necesario corregir el ojo mediante diferentes técnicas.
Las córneas, en general, suelen ser donadas por personas que han fallecido y que en vida manifestaron la voluntad de ser donantes.
No se puede hablar de un precio exacto dado que el coste de la cirugía dependerá del tejido a sustituir, la técnica y las pruebas a realizar. Por ese motivo se debe hacer una primera visita con el oftalmólogo antes de dar un presupuesto.
Las cirugías de trasplante de córnea se realizan de manera ambulatoria y se usa anestesia local y sedación. Se trata de una operación rápida que suele durar unos 40 minutos.
Aunque se trata de un procedimiento bastante seguro, puede que exista un riesgo de complicaciones, como la infección ocular, el edema, la aparición de glaucoma o astigmatismo y el riesgo de cataratas. También puede haber complicaciones relacionadas con las suturas y un posible rechazo o desgaste del tejido del donante.
El rechazo se produce cuando el sistema inmunitario del cuerpo intenta deshacerse del tejido del donante. Cuando existe un rechazo el paciente nota una pérdida de visión, dolor ocular, los ojos rojos y sensibilidad a la luz. La frecuencia de rechazo en trasplantes totales es de 3 de 10 personas. De éstos el 70% son reversibles si se tratan de forma precoz y correcta. Respecto a trasplantes parciales, el riesgo es menor.
En situaciones óptimas la córnea trasplantada puede durar toda la vida. Sin embargo, hay muchos factores externos a la operación que pueden provocar un acortamiento de la vida del tejido, como pueden ser el tipo de patología o los factores de riesgo asociados.
Sí. En casos de infecciones se puede esperar un período largo para asegurar que ya no queda infección y que la cicatriz ya se ha estabilizado. Es cierto en caso de distrofias con empeoramiento progresivo que el trasplante se realice de manera relativamente precoz para tratar la patología de manera óptima y optar a la máxima recuperación, evitando secuelas no tratables. No obstante, en algunos casos también se puede tratar un daño antiguo. Para ello, el especialista debe realizar una serie de pruebas previas.

Escríbenos o pide hora para una consulta con nuestro equipo médico.